Historia
Rozmaite formy i sposoby ,,plastrowania”, stosowanie mas klejących itp. znane są od dawna, a początki ich wykorzystania sięgają 3000 lat p.n.e., w starożytnym Egipcie .Z biegiem lat rozwijano i udoskonalano środki do opatrunku plastrowego, zwracając uwagę głownie na takie ich właściwości, jak wytrzymałość na rozerwanie (z jednoczesnym zapewnieniem pewnej elastyczności) i optymalny skład chemiczny warstwy klejącej, zarówno z uwagi na stabilność połączenia ze skórą, jak i na wyeliminowanie możliwości alergicznego i drażniącego na nią działania. Produkowane i stosowane obecnie plastry i przylepce do Tapingu spełniają te wymogi./Tomaszewski i współ./W I tysiącleciu p.n.e. Babilończycy stosowali zewnętrznie plastry, jako przezskórne aplikacje maści. Już 450 lat p.n.e. Chrysippos z Knidos po nastawieniu złamanych kości zaczął bandażować swoich pacjentów, neguje mające działać oczyszczająca puszczania krwi i środki przeczyszczające. Teorie stosowania bandaży przedstawił Lorenz Heister w 1739 r. w swoim bogato ilustrowanym dziele pt.: ,,Chirurgia, w której zostało szczegółowo omówione wszystko, co do niej należy zgodnie z najnowszym stanem wiedzy.” Autor wyraźnie podkreśla znaczenie bandażowania sugerując, że daremny jest trud chirurga, jeżeli nie potrafi on właściwie ,posługiwać się opatrunkiem. Podczas wojny francusko-pruskiej w latach 1870-1871 Ferdynand Heuss eksperymentował z elastycznym bandażem z krepy (bez kauczuku) do leczenia żylaków, który z jednej strony powleczony byt żywicą i ołowiem mając rzekomo umożliwiać przez kilka tygodni codzienną kąpiel. W tym samym czasie po galwanizacji kauczuku przez Sealhorna i Johnsona powstały pierwsze plastry spinające – amerykańskie plastry samoprzylepne, rozgrzewane przed nałożeniem, co powodowało wyschnięcie i zmniejszało ich przydatność. Zostały ulepszone 10 lat później przez hamburskiego aptekarza Paula Beiersdorf, współpracującego z dermatologiem Paulem Gersonem Unnem funkcjonując odtąd pod nazwą guttaplaste. W 1904 r. Lekarz niemiecki Casar Philip opisuje w tygodniku monachijskim w swym artykule pt.: „0 bandażach przyczepnych przy owrzodzeniach podudzi” nowy opatrunek bandażowy wolny w środku od plastra i przepuszczalny dla powietrza. Wchodzi on do oferty hamburskiej firmy „P. Beiersdorf $ Co” jako bandaż Philipa obok stosowanych wcześniej plastrów przyczepnych – „Leukoplast,’ czy opasek zacieśniających – bandaży elastycznych. Leukoplast stosowany od 1901 r. zerwał z funkcją nośnika substancji farmakologicznie czynnych na rzecz przylepca do opatrywania skaleczeń, co znacznie poprawiło jego funkcjonalność. Amerykańska firma 3M wypuszcza w 1964 r. na rynek steristrip – plaster klamrowy, który tak spaja brzegi płytkiej rany, ze w sprzyjających okolicznościach można zrezygnować z szycia. Taping, czyli opatrunek plastrowy (lub przylepcowy), stosowany był głównie w formie leczniczej, w momencie zaistnienia schorzenia. Znajdował i znajduje nadal bardzo szerokie zastosowanie w różnych dziedzinach medycyny, głownie w ortopedii i traumatologii, ale także w chirurgii ogólnej i plastycznej, urologii, dermatologii czy neurologii (często jako jedyny sposób zewnętrznego zaopatrzenia obrażeń niedowładów nerwów obwodowych). Zrozumiałe jest więc, że Taping znalazł zastosowanie w medycynie sportowej. Traumatologia sportowa korzysta z usług Tapingu jako formy zewnętrznego unieruchomienia lub pożądanego ograniczenia zakresu ruchów w różnych obszarach narządów ruchu – zarówno w odniesieniu do uszkodzeń kości, jak i tkanek miękkich (mięśnie, ścięgna, więzadła, kaletki maziowe, powięzie). Opatrunek plastrowy, w zależności od sytuacji, może być stosowany jako samodzielna forma zaopatrzenia zewnętrznego (unieruchomienie złamań niektórych kości, odciążenia niecałkowicie uszkodzonych ścięgien i więzadeł lub odbarczenie miejsc bolesnych np. w obrębie mięśni) lub jako leczenie wspomagające (doleczanie po zabiegu operacyjnym lub opatrunku gipsowym). Doceniając rolę opatrunku gipsowego należy podkreślić, że w niektórych przypadkach odpowiednio zastosowany Taping może mieć zdecydowaną przewagę . Wynika to np. z możliwości wykonywania nawet kilkakrotnych, doraźnych korekcji opatrunku plastrowego, możliwość jednoczesnego stosowania zabiegów fizykalnych, przeciwbólowych, przeciwobrzękowych i przeciwzapalnych, sukcesywnego dopasowywania elastycznego opatrunku do zmieniających się warunków.
W 1984 r. swą koncepcję przylepcową dla dysfunkcji stawu ramiennego opisała Jenny Mc Connel wychodząc z założenia, że dynamiczne składniki narządu ruchu muszą korelować w działalności ze składnikami statycznymi. To ma za zadanie wspomagać czynność osłabionych mięśni, odtwarzać prawidłowe ruchy kończyny oraz poprawiać sposób obciążania stawu. W następnym etapie terapii autorka wprowadza trening, mający na celu oprócz odtworzenia siły mięśni – poprawę koordynacji nerwowo-mięśniowej i jakości ruchu w stawie. W medycynie sportowej Taping coraz częściej jest stosowany w celu profilaktyki, jako sposób zabezpieczenia przed urazami i uszkodzeniami narządu ruchu podczas działalności sportowej.
Kinesiology Taping
Na początku lat 70 tych japoński chiropraktyk Dr Kenzo Kase twórca metody Kinesio Taping, współpracując ze sportowcami zauważył, że po zastosowaniu nieelastycznej taśmy pojawiają się niekorzystne dla zawodników reakcje związane z uciśnięciem miejsca urazu. Pomimo pozytywnych pierwszych odczuć bezpośrednio po aplikacji, po kilku dniach, pojawiał się ból i obrzęk, który nie ustępował mimo usztywnienia okolicy pourazowej. Wraz z inżynierami od biotechnologii medycznych przygotował elastyczną taśmę, a metodę terapii nazwał Kinesio Taping. Przez pierwszych 10 lat od skonstruowania elastycznej taśmy była ona głównie stosowana przez ortopedów, chiropraktyków, akupunkturzystów i innych terapeutów. Kinesio Taping został odkryty dzięki siatkarzom na olimpiadzie w Japonii, a następnie rozprzestrzenił się na inne dyscypliny sportowe na całym świecie. Do Europy metoda została wprowadzona pod koniec lat dziewięćdziesiątych XX wieku przez jednego z piłkarzy holenderskich. O skuteczności tej terapii miał okazję przekonać się sam podczas gry w Japonii. Po powrocie do kraju, do Holandii, zaczął propagować tę metodę w Europie. Było to możliwe dzięki produkcji elastycznej taśmy o nazwie Kinesio Tex, której producentem była japońska firma Nitto Denko. Dyrektor Generalny KTA Joji Onishi nawiązał kontakt z Siegfried’em Breitenbach z Frammensbach w Niemczech, gdzie w Prywatnej Klinice Fizjoterapii rozpoczęto kształcenie instruktorów metody Kinesio Taping. W pierwszym okresie wykształcono 21 instruktorów, którzy w 2005 roku uzyskali certyfikat Międzynarodowego Instruktora Metody Kinesio Taping. W tej grupie instruktorów znaleźli się również trzej fizjoterapeuci z Polski tj. Tomasz Senderek, Ireneusz Hałas i Zbigniew Śliwiński. Wprowadzenie metody do Polski miało miejsce w 2002 roku jesienią. Pierwszy kurs podstawowy został przeprowadzony przez włoskiego fizjoterapeutę Cosimo Bruno, wcześniej przeszkolonego w Japonii . W kursie, który odbył się w Pabianicach, uczestniczyło 30 osób. Pierwszy kurs rozwijający w Polsce został przeprowadzony przez twórcę metody dr Kenzo Kase, który był uczestnikiem obchodów Międzynarodowego Dnia Inwalidy w marcu 2005 roku w Zgorzelcu. Po uzyskaniu certyfikatów instruktorskich Tomasz Senderek, Ireneusz Hałas i Zbigniew Śliwiński rozpoczęli szkolenie fizjoterapeutów i lekarzy w Polsce i innych krajach Europy. Na podstawie swojego wieloletniego doświadczenia klinicznego dr Kenzo Kase stwierdził, że ból stawów wynika z nieprawidłowej pracy mięśni i powięzi wokół stawów, a nie bezpośrednio z wnętrza stawów. Wychodząc z tego założenia opracował i wprowadził do codziennej praktyki zawodowej aplikacje w celu skorygowania nieprawidłowości w funkcjonowaniu mięśni i powięzi, które oddziaływają na narząd ruchu, a także na układ limfatyczny czy nerwowy. Metoda jest stymulacją procesów samoregulacji w organizmie, a punktem wyjścia w tej terapii, opartej na prawach kinesiologii, są skóra i mięśnie. Stąd w literaturze i codziennej praktyce spotykamy także termin Kinesiology Taping. Kinesiology Taping to nazwa, która w Polsce przyjęła się również dlatego, że KTA zaprzestało współpracy handlowej z Japońskim producentem taśmy z niezrozumiałych dla nas powodów. Rozpoczęcie współpracy przez KTA z innym producentem spowodowało, że większość europejskich instruktorów zrezygnowało ze współpracy z KTA. W Europie z siedzibą w Niemczech, zostało zawiązane stowarzyszenie o nazwie K-Active Europa, które zrzeszyło część europejskich instruktorów, którzy kontynuują współpracę firmą Nitto Denko z Japonii, jedynym producentem oryginalnej taśmy do Tapingu o nazwie Kinesiology Tape. W związku zastrzeżeniem przez autora metody i KTA nazwy Kinesio Taping nowo organizacja z siedzibą w Frammensbach zarejestrowała stowarzyszenie o nazwie Kinesiology Taping.
Dynamiczne plastrowanie
Angielsko brzmiąca nazwa Kinesiology Taping w wielu przypadkach prac naukowych była kwestionowana. Przedstawiciele Rad Wydziałów uczelni, na których przeprowadzono przewody doktorskie, zaproponowali przygotowanie polsko brzmiącej nazwy tej metody leczenia. Członkowie Rady Wydziału Fizjoterapii Akademii Wychowania Fizycznego we Wrocławiu, w czasie obrony pierwszej w Polsce pracy doktorskiej dotyczącej kinesiotapingu pt. „Wpływ kinesiotapingu na efekty fizjoterapii u chorych po cholecystektomii laparoskopowej”, zwrócili uwagę Marcinowi Krajczemu na konieczność zastosowania polskiego odpowiednika nazwy metody. Podobne uwagi były zgłaszane przez członków Rady Wydziału Wojskowo – Lekarskiego w Łodzi, gdzie kolega Marek Wiecheć przedstawił pracę, której tematem jest „Wpływ aplikacji metody dynamicznego plastrowania (Kinesiology Taping) na wybrane cechy motoryczne u pływaków”. Także Rada Wydziału Lekarskiego z Oddziałem Lekarsko – Dentystycznym w Zabrzu Śląskiego Uniwersytetu Medycznego w Katowicach sugerowała, aby koleżanka Anna Lipińska przygotowując swoją pracę doktorską pt: Skuteczność Kinesiology Tapingu w procesie usprawniania pacjentek po mastektomii także zastosowała termin polsko brzmiący. Stąd w pracach prezentowanych i publikowanych w Polsce dotyczących Tapingu coraz częściej używa się terminu dynamiczne plastrowanie. W tym miejscu należy wspomnieć ważne wydarzenia dotyczących rozwoju metody plastrowania dynamicznego w Polsce, pierwszy kurs podstawowy kinesiotapingu odbył się w Pabianicach w 2002r. Kurs prowadził Cosimo Bruno z Włoch. Bliskie kontakty z dr Kenzo Kase oraz z Dyrektorem Generalnym KTA Japan, Panem Yoji Onishi zostały nawiązane w trakcie Międzynarodowej Konferencji dotyczącej Kinesio Tapingu, która odbyła się w Tokyo w 2006r. W konferencji uczestniczył prof. Zbigniew Śliwiński oraz Tomasz Senderek. W trakcie konferencji prof. Śliwiński prowadził Workshop. Dr Kenzo Kase odwiedził kilka razy Polskę, gdzie uczestniczył m.in. w Międzynarodowej Konferencji MDI w Zgorzelcu (2005,2006). Ważnym etapem rozwoju metody było wykształcenie 21 instruktorów, którzy w 2005 roku uzyskali certyfikat Międzynarodowego Instruktora Metody Kinesio Taping. W tej grupie instruktorów znaleźli się również trzej fizjoterapeuci z Polski tj. Tomasz Senderek, Ireneusz Hałas i Zbigniew Śliwiński. Należy wspomnieć także o udziale w kursach w Frammensbach (2006, 2008: Z. Śliwiński, T. Senderek, I Hałas) oraz w konferencjach naukowych organizowanych przez K-Active Deutschland (Kassel 2007, Frakfurt 2008: Z. Śliwiński, T. Senderek, I. Hałas, M. Krajczy).
Dynamiczne plastrowanie a ból
Kinesiology Taping stwarza nowe możliwości usprawniania chorych szczególnie w przypadkach dotyczących dolegliwości bólowych oraz w istniejących przeciwwskazaniach do niektórych form fizjoterapii takich jak: świeża rana pooperacyjna, zakaz przyjmowania pozycji leżenia na brzuchu, choroba nowotworowa, implanty metalowe i elektroniczne, dopasowując ją do indywidualnych możliwości chorego. Odpowiednio dobrane formy zmniejszają bol i obrzęk w okolicy operowanej, nawet u pacjentów leczonych z powodu nowotworów płuc czy leczonych z powodu zaostrzeń astmy oskrzelowej. Pojawienie się stanu zapalnego mięśnia, wystąpienie obrzęku, wzmożonego napięcie lub sztywności zmniejszają przestrzeń pomiędzy skorą, a warstwą zewnętrzną powięzi otaczającej mięsień. Zmniejszona przestrzeń międzytkankowa ogranicza przepływ limfy zagęszczając ją. Stwarza to warunki do zwiększonej kompresji receptorów bólu pod skorą i na powierzchni zewnętrznej powięzi. Sygnał o dyskomforcie jest przekazywany do mózgu w rezultacie odczuwamy ból. Jeśli na rozciągniętą skórę afektowanej powierzchni nałożymy taśmę, a następnie wrócimy do pozycji neutralnej (nie rozciągniętej), wówczas na skórze tworzą się zmarszczki – fałdki. Efekt marszczenia stworzony przez taśmę jest istotnym czynnikiem w zapewnieniu skuteczności metody dynamicznego plastrowania. Na powierzchni skory /około 2 m2/ i w skórze, która jest rezerwuarem 25% krwi krążącej w organizmie człowieka znajdują się tysiące receptorów. Mamy około 280 000 receptorów reagujących na zimno i około 30 000 receptorów odbierających impulsy ciepła. Receptorów zimna zlokalizowanych na głębokości około 0,17 mm jest pięć razy więcej niż receptorów ciepła znajdujących się na głębokości 0,32 mm. Średnio na 1 cm2 skory znajduje się pięć razy więcej receptorów zimna niż receptorów ciepła. Normalizacja napięcia mięśniowego Dynamiczne plastrowanie ma wpływ na napięcie mięśniowe. Taśma zwiększa napięcie włókien mięśniowych lub obniża wartość tego napięcia. Zwiększanie napięcia mięśniowego jest możliwe dzięki aplikacji, ktora rozpoczyna się nad przyczepem początkowym mięśnia, a naklejanie taśmy odbywa w kierunku przyczepu końcowego przy maksymalnym oddaleniu od siebie przyczepów wybranego do aplikacji
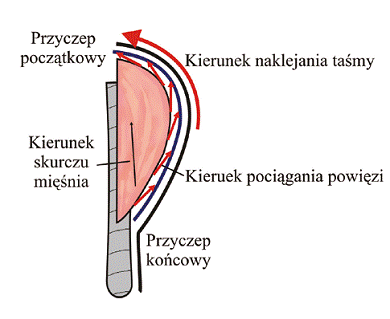
Ryc. 26 Zwiększanie napięcia mięśnia naramiennego ramienia
Zmniejszanie napięcia mięśniowego jest możliwe dzięki aplikacji, która rozpoczyna się nad przyczepem końcowym mięśnia, a naklejanie taśmy odbywa w kierunku przyczepu początkowego przy maksymalnym oddaleniu od siebie przyczepów wybranego do aplikacji mięśnia.
Zjawisko zwiększania i zmniejszania napięcia mięśniowego poprzez zastosowanie aplikacji dynamicznego plastrowania jest związane również z tym, czy przyczep początkowy jest stały czy ruchomy. Na rycinie 26 prezentowany jest sposób na zwiększenie napięcia mięśnia naramiennego, którego przyczep początkowy na wyrostku barkowym łopatki jest przyczepem stałym. Aplikacja w kierunku guzowatości kości ramiennej – przyczepu końcowego ma charakter większego napięcia mięśnia naramiennego.
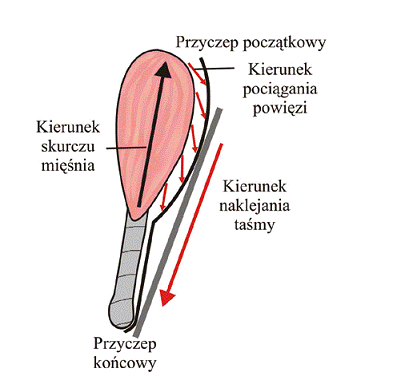
Na rycinie 27 prezentowany jest sposób zmniejszenie napięcia mięśnia brzuchatego łydki, którego przyczep końcowy stały znajduje się na kości piętowej, a przyczep początkowy ruchomy znajduje się na kłykciach kości udowej.
Aplikację rozpoczyna się pod piętą, a taśmę kierujemy do kłykci kości udowej. Kiedy aplikację rozpoczynamy nad przyczepem początkowym mięśnia, ktory jest przyczepem ruchomym jak np. boczna część piątego żebra dla mięśnia skośnego brzucha zewnętrznego i aplikujemy taśmę w kierunku spojenia łonowego – przyczepu końcowego tego mięśnia, wówczas podczas testu siły tego mięśnia, możemy spodziewać się zmniejszenia siły mięśnia. Zwiększenie siły będzie miało natomiast miejsce wówczas, w przypadku tego mięśnia, kiedy aplikację rozpoczniemy nad spojeniem łonowym a taśmę będziemy kierować do przyczepu początkowego mięśnia skośnego zewnętrznego brzucha – przyczepu początkowego ruchomego.
Aplikacja Kinsiology Taping
Początek aplikacji i jej kierunek w przypadkach mięśni posturalnych jak i fazowych są istotne dla normalizacji napięcia. Jest to ważne w leczeniu zespołów bólowych czy asymetrii ciała powodujących wady postawy u dzieci. Zaburzenia stereotypowy napięcia mięśniowego prowadzą do zmian morfologicznych, co prezentuje rycina 31.
Wkleić ryc. 31
Obiektywne badania z obszaru neurorehabilitacji pediatrycznej, pokazują istotną poprawę tonusu mięśniowego zarówno bezpośrednio, jaki i po 72 h po aplikacji oraz korzystne oddziaływanie aplikacji dynamicznego plastrowania na hipotonię mięśniową. Podwyższony tonus nie powinien być, jednak, mylony ze zwiększoną siłą mięśni, albowiem w celu zwiększenia jej wartości konieczne są różne procesy biochemiczne, które poprzez zastosowanie tylko Kinesiology Tapingu nie mogą wystąpić. Thelen i Gonzalez – Iglesias w swoich badaniach stwierdzili istotną poprawę ruchu kręgosłupa szyjnego ograniczonego bólem, takie zmiany zaobserwowali oni, także w obrębie stawu ramienno – łopatkowego. Yoshida i wsp., stwierdzili, natomiast, istotną poprawę zgięcia tułowia po aplikacjach metody Kinesiology Taping w obrębie odcinka lędźwiowego kręgosłupa. Autorzy twierdzą, że regulacja tonusu mięśniowego znacznie przyczyniła się do poprawy ruchomości. Z przeprowadzonych i opublikowanych badań wynika, że odpowiednie aplikacje mogą wywoływać reakcje biologicznego sprzężenia zwrotnego, przekształcając fragment wzorca motorycznego i utrwalając go. Proces ten łączy czucie dotyku i napięcia wpływając na przezskórne torowania informacji, przyspieszenie prędkości reakcji oraz świadomość pozycji. Badania zmiany wartości niektórych cech motorycznych u zawodników wysokiego wyczynu sportowego, u których stosowano techniki metody Kinesiology Taping. Analiza wartości mocy, siły i zakwaszenia mięśni potwierdza somatosensoryczne podłoże oddziaływania aplikacji.
Poprawa funkcji krążenia limfatycznego i mikrocyrkulacji
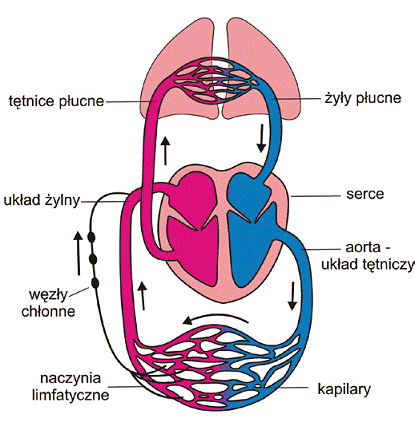
Ryc. 32 Krążenie krwi i system naczyń limfatycznych
Składający się z trzech podstawowych elementów układ (naczynia chłonne, włosowate, kolektory i pnie limfatyczne), transportuje płyn tkankowy naczyniami równolegle ułożonymi do naczyń żylnych. Najbliżej włośniczek krwionośnych leżą kapilary chłonne – bezzastawkowe naczynia włosowate. Większe naczynia wnikając do wnętrza narządu przeobrażają się w naczynia zbiorcze odprowadzające, tworząc sieć delikatnych cew, tak zwanych kolektorów. Na całej długości naczynia limfatycznego-kolektora, w regularnej odległości od siebie, znajdują się zastawki zapobiegające cofaniu się limfy. W związku charakterystyczny kształt w formie różańca. Odcinki pomiędzy poszczególnymi zastawkami nazywają się limfangionami (Ryc. 31). Za sprawą tych parzystych struktur, zbudowanych z dwoch połksiężycowatych płatkow, płyn tkankowy w warunkach prawidłowych, zawsze płynie w jednym kierunku – dośrodkowym. Jeden kierunek przepływu limfy w naczyniach limfatycznych średniego i dużego przekroju, wyznacza rownież, obecność w trójwarstwowej ścianie naczynia chłonnego komórek mięśniowych gładkich (druga warstwa ściany), które obkurczają się pod wpływem układu wegetatywnego. Wzbogacenie warstwy zewnętrznej ściany naczynia we włókna kolagenowe i sprężyste (trzecia warstwa ściany) oraz ich obecność w tkance łącznej, także przyczynia się do sprawnego przepływu chłonki w układzie chłonnym. Z powodu rożnego położenia kolektory dzielą się na: powierzchowne, głębokie, trzewne. Kolektorami chłonka płynie do wielkich pni chłonnych, którymi odprowadzana jest do układu żylnego. Z dolnej części ciała tj. z kończyn dolnych, miednicy, narządów jamy brzusznej limfa jest zbierana przez lewy i prawy pień lędźwiowy. Z przewodu żołądkowo-jelitowego chłonkę odprowadzają 2-3 pnie jelitowe. W okolicy brzusznej, na wysokości L1 parzyste pnie lędźwiowe i pnie jelitowe łącząc się dają wspólny początek dla przewodu piersiowego. W części nad przeponowej, po prawej stronie ciała pień szyjny, pień podobojczykowy oraz pień oskrzelowo-śródpiersiowy tworzą przewód chłonny prawy, który drenuje chłonkę z prawej kończyny górnej, prawej części głowy i szyi oraz prawej połowy klatki piersiowej, co prezentuje rycina 33
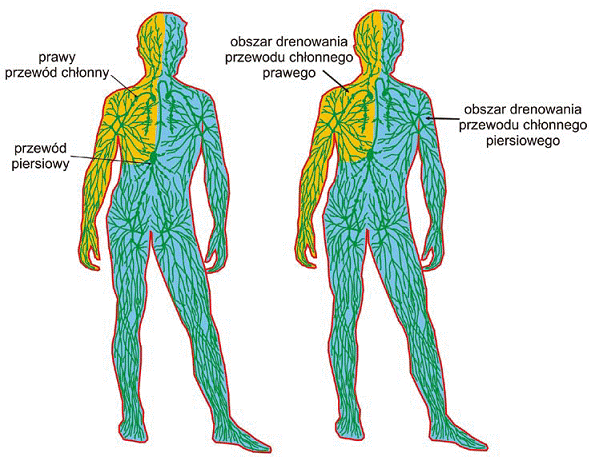
Chłonka z przewodu piersiowego uchodzi do lewego kąta żylnego, natomiast z krótkiego przewodu chłonnego prawego do prawego kąta żylnego. W systemie limfatycznym jest to bardzo ważne miejsce, ponieważ tutaj zostaje przetoczona chłonka w całości do krwioobiegu. W przypadku, gdy w limfie zawarte są substancje szkodliwe, to wówczas poprzez krew zostają rozprowadzone na cały organizm. Włosowate naczynia limfatyczne znajdują się prawie w każdym narządzie i tkance. Nie ma ich natomiast w tych strukturach, które nie posiadają własnych naczyń włosowatych krwionośnych (jak: twardówka, rogówka, ciało szkliste oka, tkanka chrzęstna, warstwa nabłonkowa skóry i błon śluzowych) oraz nie znaleziono ich w łożysku, mózgowiu i rdzeniu kręgowym, pomimo licznych naczyń krwionośnych. Różna jest liczba drobnych, naczyń włosowatych uchodzących do jednego naczynia zbiorczego w poszczególnych narządach lub wewnątrz samego narządu, gdzie tworzą liczne zespolenia. Ta gęsta sieć połączeń to nie tylko naczynia łączące poszczególne narządy między sobą, ale również są to struktury zespalające obie części ciała, które przekraczają linię środkową, co ilustruje rycina 34.
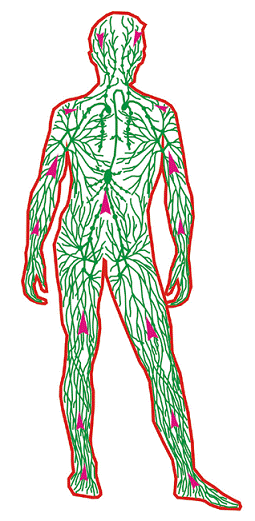
Ryc. 34 Sieć naczyń chłonnych
Ważnym ośrodkiem odprowadzającym chłonkę są węzły chłonne, które spełniają również rolę swoistego filtra. Organizm człowieka posiada od 600 do 700 węzłów chłonnych, które występują w określonych okolicach ciała grupowo lub pojedynczo. Węzeł chłonny składa się z tkanki limfoidalnej, która jest największym zbiorem limfocytów i zarazem głównym terenem reakcji immunologicznych oraz z zatok prowadzących chłonkę, co prezentuje rycina 35.
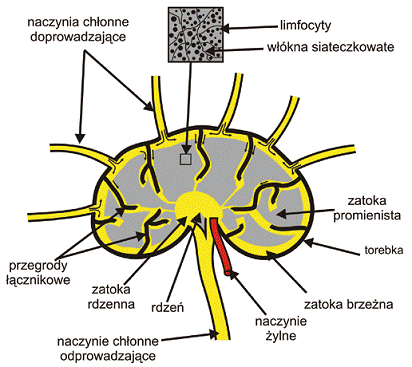
Ryc. 35 Budowa węzła chłonnego
Limfa przepływając przez węzły „oczyszcza się” z toksycznych substancji organicznych i nieorganicznych w tkance limfoidalnej, poprzez inicjowanie reakcji immunologicznych (Ryc. 35). Chłonka wpływając do węzła, przez liczne naczynia chłonne doprowadzające, w obrębie węzła przepływa przez tkankę łączną siateczkowatą do zatok brzeżnych – to jest I faza oczyszczania; następnie płynie do zatok promienistych – to jest II faza oczyszczania; w końcu dochodzi do zatok rdzennych, gdzie odbywa się III faza oczyszczania i jednoczesne wzbogacenie chłonki w limfocyty. Tak przemieniona limfa, dwoma lub trzema naczyniami odprowadzającymi, opuszcza węzeł wraz z jego żyłą i tętnicą Uniesienie skóry poprzez aplikacje metody Kinesiology Taping zwiększa przestrzeń pomiędzy warstwą brodawkowatą skóry właściwej a powięzią zewnętrzną otaczającą mięsień. Przestrzeń ta zwiększa się o około 10 mikronów (Ryc. 40). Fluktuacja płynu limfatycznego pomiędzy staje się bardziej efektywna. Ucisk na receptory bólowe i tarcie pomiędzy tkankami jest mniejsze i dlatego ból zmniejsza się.
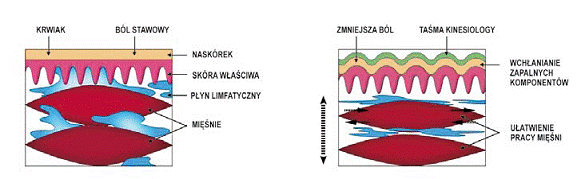
Ten przyśpieszony przepływ chłonki bogatej w białko jest zależny, wprawdzie, od wielu czynników jak; aktywności ssącej serca i czynności naczyń tętniczych, aktywności i sprawności systemu zastawkowego, aktywności pompy chłonnej, czyli rytmicznych skurczów mięśniówki ścian większych naczyń chłonnych, aktywności poszczególnych części ciała zwłaszcza kończyn tzw. pompa stawowo – mięśniowa, aktywności oddechowej i związane z tym ujemne ciśnienie w klatce piersiowej i temperatury ciała, która powoduje wzrost ciepłoty sprzyjając przyspieszonemu przepływowi limfy. Zatem efekty fizjologiczne działania taśmy Kinesiology Tape stymulują w organizmie procesy samoregulacji i leczenia. Tsai i wsp stwierdzili w swoim, na dobrym poziomie jakościowym badaniu, że aplikacja metody Kinesiology Taping redukują obrzęk limfatyczny, a w kombinacji z terapią manualną jest dobrą alternatywą w stosunku do leczenia opatrunkami uciskowymi.
Korekcja zaburzeń funkcji stawów obwodowych
Zastosowanie aplikacji metody dynamicznego plastrowania w odpowiedniej formie, z wykorzystaniem właściwej techniki wpływa na: poprawę propriorecepcji przez znormalizowanie napięcia tkanek otaczających stawy obwodowe i dobrze unerwionych powięzi /zmniejszenie kompresji powierzchni stawowych poprzez zmianę napięcia mięśni decydujących o ruchomości w stawie/
• zwiększenie zakresu ruchomości w stawach obwodowych ułatwia trakcję poprzez zmniejszenie napięcia mięśni posturalnych
• zrównoważenie napięcia biernych stabilizatorów stawów obwodowych umożliwia zbliżoną do fizjologicznej pracę partnerów stawowych
• poprawę stabilizacji stawów nad ruchomych u osób z wiotkością pourazową lub konstytucjonalną
• redukcję bólu stawu, zarówno w spoczynku jak i podczas ruchu
• redukcję stanu zapalnego.
Aktywacja endogennego systemu analgetycznego
Endorfiny, enkefaliny i dynorfiny to niektóre z endogennych opioidów /EO/. Spośród endorfin największe znaczenie przypisuje się ß-endorfinie, a spośród enkefalin pentapeptydom: met-enkefalinie i leu-enkefalinie. Działanie EO w organizmie odbywa się na drodze auto–, para–, i być może endokrynnej. Endogenne opioidy obecne są m.in. w mózgu, przysadce mózgowej, zwojach współczulnych i rdzeniu nadnerczy oraz osoczu i płynie mózgowo-rdzeniowym. Uczestniczą, między innymi, w regulacji progu odczuwania bólu, nastroju i pamięci, ciśnienia krwi, łaknienia i czynności przewodu pokarmowego, adaptacji do wysiłku fizycznego, wydzielania hormonów, komunikacji miedzy układem nerwowym i immunologicznym. Endorfiny są syntetyzowane w ośrodkowym układzie nerwowym w komórkach zlokalizowanych w jądrze łukowatym podwzgórza, jądrze pasma samotnego, oraz w przysadce mózgowej (główne miejsce syntezy). Przedstawicielem endorfin jest ß-endorfina, której przypisuje się role w reakcji na stres, w przewodzeniu bodźców bólowych, w regulacji hormonalnej i w regulacji układu immunologicznego. Niektóre z bodźców powodujących wydzielanie endorfiny to: poczucie zagrożenia, wysiłek fizyczny, niektóre przyprawy, promieniowanie ultrafioletowe, a niekiedy również akupunktura. Enkefaliny występują w części nerwowej przysadki oraz w zakończeniach neuronów ośrodkowego układu nerwowego, w strukturach układu limbicznego, a w rdzeniu kręgowym największe stężenie enkefalin stwierdzono w rogach tylnych istoty szarej. Działają przede wszystkim jako neuromodulatory np. w rdzeniu kręgowym w istocie szarej rogów tylnych hamują zakończenia nerwowe zawierające substancję P i wywierają działanie przeciwbólowe. Met-enkefalina występuje w zwojach podstawnych gałki bladej jądra soczewkowatego i w istocie czarnej śródmózgowia. W rdzeniu kręgowym największe stężenie enkefalin jest w grzbietowej części istoty szarej, także w substancji galaretowatej, o której wiadomo, że bierze udział w przenoszeniu bodźców bólowych, w wielu strukturach limbicznych włączając w to jądro boczne przegrody, jądro śródmiąższowe prążka krańcowego, pole przedsklepieniowe i środkowe ciało migdałowe. Jej obecność wykazano także w wielu strukturach obwodowych, między innymi w rdzeniu nadnerczy, trzustce, wątrobie, sercu, przewodzie pokarmowym, płucach, we krwi. Źródłem osoczowych enkefalin są nadnercza, współczulny układ nerwowy, mózg, trzustka oraz komórki endokrynne żołądka i jelit. Ważnym czynnikiem mającym wpływ na poziom peptydów opioidowych we krwi jest wątrobowy wychwyt, wątroba bierze udział w eliminacji met- i leu-enkefaliny. Enkefaliny są przenoszone z ośrodkowego układu nerwowego (OUN) do krwi i przypuszczalnie z krwi do OUN przez barierę krew-mózg drogą tzw. peptydowego systemu transportowego – 1. Zjawisko to jest szczególnie wyraźne w przypadku poziomu met-enkefaliny, której poziom drastycznie wzrasta w płynie wysiękowym już 30 minut po podaniu zymosanu, przy równoczesnym spadku tego peptydu w leukocytach, prążkowiu i podwzgórzu. Uwolniona z leukocytów zapalnych met-enkefalina wchodzi w interakcję z obwodowymi receptorami opioidowymi, a to może skutkować silną miejscową analgezją. Stwierdzono również, że met-enkefalina stymuluje uwalnianie cytokin prozapalnych, a także proliferację limfocytów T i B. Potwierdzono wzrost poziomu endogennych peptydów opioidowych u myszy z zapaleniem jamy otrzewnej wywołanym zymosanem. Endorfiny występują w wielu miejscach ośrodkowego układu nerwowego, są równie rozpowszechnione jak enkefaliny. Znajdują się zwłaszcza w podwzgórzu, prążkowiu, substancji czarnej, substancji szarej okołowodociągowej, układzie limbicznym, przysadce mózgowej i rdzeniu kręgowym. Ich rola polega na modulacji układu pozapiramidowego oraz wpływie na procesy motywacyjne, jak również na pobieranie wody i pokarmu, oddziałują także na zjawisko bólu. Spektrum działania regulacyjnego endogennych opioidów jest również bardzo szerokie. Wpływają na układ sercowo-naczyniowy, termoregulację, oddychanie, układ neuroendokrynny i odpornościowy oraz na różne aktywności behawioralne u zwierząt i ludzi: behawior pokarmowy i seksualny, lokomocję, agresję, uczenie się i pamięć. Najwyraźniejsze jednak i najlepiej zbadane jest ich działanie przeciwbólowe. Endorfiny, enkefaliny i dynorfiny tworzą centralny układ antynoceptywny. Układ antynoceptywny centralny to uwalnianie endorfin w istocie szarej okołowodociągowej oraz enkefalin w jądrze wielkim szwu, którego główną funkcją jest uwalnianie serotoniny do mózgu. Endorfiny hamują sumowanie przestrzenne impulsów bólowych wiążąc się z opioidowymi receptorami (presynaptyczne nocyreceptory i postsynaptyczne neurony rogów tylnych rdzenia). Enkefaliny wiążą się z receptorami DELTA interneuronów hamujących substancji galaretowatej uwalniając GABA. Dynorfina (uwalniana przez interneurony rdzenia) wiąże się z receptorami kappa, co zwiększa ekspresję i odpowiedź receptorów opioidowych na endogenne i egzogenne opiody.